Julizar Dantas
Adotar o estilo de vida ativo
e alimentação saudável...
O colesterol é um derivado das gorduras que tem várias funções importantes para o organismo. É um constituinte essencial das membranas celulares. Participa na síntese dos hormônios sexuais masculinos e femininos, da vitamina D e secreções biliares.
O colesterol é ingerido juntamente com os alimentos gordurosos, principalmente a pele, carne e vísceras, os ovos e derivados do leite. As gorduras vegetais saturadas, incluindo a gordura do coco e da palmeira, e as gorduras trans não contêm colesterol, mas aumentam os seus níveis no sangue. O próprio organismo é capaz de sintetizar o colesterol no fígado, nos intestinos e na parede das artérias. Mesmo que a alimentação não contenha colesterol, o organismo pode produzir a quantidade suficiente para cobrir as necessidades metabólicas.
Tipos de colesterol: os bandidos e o mocinho.
Existem três tipos principais de colesterol. O colesterol-HDL (bom) evita o depósito de gorduras na parede interna das artérias. O colesterol-LDL e VLDL são os bandidos desta história. Aliados aos triglicérides, eles têm a capacidade de formar placas de aterosclerose e obstruir as artérias. Vamos conhecer melhor esses “tipos” e aprender a evitá-los.
As lipoproteínas constituem um meio de transporte das gorduras pelo sangue. É como se elas fossem embaladas ou empacotadas. Essa “embalagem” é realizada pelo fígado. Aí se faz uma combinação de moléculas de colesterol e triglicérides com proteínas de diferentes densidades.
A combinação entre o colesterol e proteínas de alta densidade (na língua inglesa High Density Lipoprotein) forma a lipoproteína colesterol-HDL que tem efeito protetor contra aterosclerose. Age estimulando o efluxo do colesterol das células da parede das artérias. Apresenta ações anti-inflamatórias e inibe a oxidação do colesterol-LDL. Por outro lado, se o colesterol for combinado com uma proteína de baixa densidade (Low Density Lipoprotein), teremos uma lipoproteína (colesterol-LDL) com alta propensão a se depositar na parede das artérias, formando placas de aterosclerose. O colesterol-VLDL é a forma ligada às proteínas de muito baixa densidade (Very Low Densitity Lipoprotein) e apresenta capacidade intermediária para formar placas de aterosclerose.
A dosagem do colesterol fracionado é muito importante, especialmente quando o colesterol total encontrar-se na faixa limítrofe no sangue (200 a 239 mg/dL).1
Triglicérides.
Os triglicérides são transportados na corrente sanguínea, ligados às proteínas de muito baixa densidade. Eles se comportam como um fator de risco independente para aterosclerose. Os valores normais estão abaixo de 150 mg/dL. Níveis elevados de triglicérides usualmente estão associados com a obesidade, o diabetes e a ingestão excessiva de álcool e carboidratos simples (açúcar, mel, doces, sorvetes, massas, etc.).
Tipos de gorduras.
As gorduras saturadas tendem a se depositar na parede das artérias. As gorduras insaturadas, entretanto, não se comportam da mesma maneira e podem ajudar na prevenção da aterosclerose. Mas o que vêm a ser esses tipos de gorduras?
As gorduras são formadas por átomos de carbono, hidrogênio e oxigênio. A principal diferença entre gordura saturada e insaturada está na composição química das moléculas. Esses átomos são combinados entre si por meio de ligações químicas. O átomo de carbono tem a capacidade de fazer quatro ligações. Elas podem ser simples ou duplas. Quando um átomo de carbono combina-se com outro átomo de carbono, por uma ligação dupla, dizemos que a gordura é do tipo monoinsaturada. Se existir mais de uma ligação dupla na molécula, a gordura é chamada de poli-insaturada. Se todos os átomos de carbono estão combinados por ligações simples a outros átomos de carbono e hidrogênio, fala-se em gorduras saturadas, isto é, as ligações do carbono estão ocupadas (saturadas) pelos átomos de hidrogênio.
Existem dois tipos de gordura insaturada. Os ácidos graxos monoinsaturados, que são encontrados no azeite de oliva, nos óleos vegetais (girassol, canola e arroz), na azeitona, no abacate e nas oleaginosas (castanhas, nozes e amêndoas). Os ácidos graxos poli-insaturados são essenciais para manutenção da saúde e da própria vida. As principais fontes são os óleos vegetais de canola, algodão, milho, soja, girassol e linhaça e o óleo de peixe. Os peixes em geral são ricos em ácidos graxos poli-insaturados.
As gorduras saturadas aumentam o risco de aterosclerose e são prejudiciais à saúde. Elas são encontradas nos alimentos de origem animal (carnes, toucinho e vísceras, ovos, leite integral e derivados) e em alguns óleos vegetais (coco). É recomendável que, no máximo, 10% do total de calorias da alimentação sejam fornecidos pelas gorduras saturadas.1
Os ácidos graxos trans são o resultado do processo de industrialização dos alimentos pela hidrogenação de óleos vegetais. A ingestão excessiva eleva os níveis sanguíneos de colesterol-LDL e reduzem o colesterol-HDL. São prejudiciais à saúde e aumentam o risco de aterosclerose. As margarinas, os óleos e gorduras hidrogenadas usadas na produção industrial de sorvetes, recheios de biscoitos e salgadinhos são alguns exemplos de alimentos ricos em gorduras trans.
Aterosclerose: como age o colesterol?
A obstrução das artérias coronárias por placas de aterosclerose é frequente em homens após 40 anos e mulheres na fase pós-menopausa. Esta doença pode ter início prematuro na adolescência. As partículas de colesterol presentes na circulação sanguínea penetram nas células que revestem a parede interna das artérias. O acúmulo de gorduras forma uma placa de ateroma. Com o passar do tempo, esta placa vai crescendo e obstruindo progressivamente o diâmetro interno das artérias. Há uma limitação do fluxo sanguíneo que pode causar dor torácica típica de angina. Se houver ruptura da placa, ocorre a agregação das plaquetas, que são células especializadas na formação de trombos. Isto pode bloquear totalmente a artéria coronária e acarretar a morte de uma parte do coração que deixou de ser irrigado, caracterizando o infarto do miocárdio.
O colesterol alto aumenta o risco da aterosclerose e pode ser secundário a um traço genético, mas é muito influenciado pelo teor de gorduras saturadas na dieta. Ocorre pela ingestão de leite integral, creme de leite, manteiga, queijo gordo (canastra, cobocó, prato, provolone, mussarela), leite de coco, gordura aparente das carnes, toucinho, torresmo, salsicha, salame, linguiça, pele, vísceras, gema de ovo, camarão, entre outros.
Quais são as metas para o colesterol?
As metas variam de acordo com a estratificação do risco cardiovascular. As recomendações atuais são:
- risco baixo: colesterol-LDL< 130 mg/dL e colesterol não-HDL < 160 mg/dL.
- risco médio: colesterol-LDL < 100 mg/dL e colesterol não-HDL < 130 mg/dL;
- risco alto: colesterol-LDL < 70 mg/dL e colesterol não-HDL < 100 mg/dL;
- risco muito alto: colesterol LDL < 50 mg/dL e colesterol não-HDL < 80 mg/dL.
- Os novos valores de referência e os valores de meta terapêutica em adultos indicam que, com jejum e sem jejum, os valores são diferentes somente para os triglicérides e são idênticos para o colesterol total, colesterol-HDL, colesterol-LDL e colesterol não-HDL.
Tabela 1 – METAS E VALORES DE REFERÊNCIA (mg/dL)
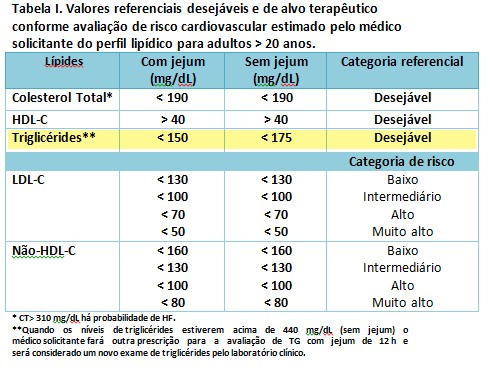
Avaliação e controle do colesterol.
A coleta de sangue deverá ser realizada após jejum de 12 horas. Os resultados da dosagem do colesterol fracionado e triglicérides apresentam variação entre 5% a 10% para o mesmo indivíduo. Isso ocorre devido às variações da alimentação, prática de exercícios físicos e às características próprias dos métodos de análise laboratorial.
O fluxograma de avaliação e controle do colesterol deve ser usado para orientar a conduta na hipercolesterolemia. Antes da prescrição do tratamento é preciso avaliar o risco cardiovascular (baixo, médio ou alto). Em casos de hipercolesterolemia familiar, recomenda-se a sua dosagem em todos os descendentes ainda na infância. O diagnóstico precoce e a introdução de medidas eficazes de controle reduzem o risco de complicações futuras.
Vale a pena reduzir o colesterol?
Estudos realizados em populações americanas e europeias têm demonstrado que o controle adequado dos fatores de risco cardiovascular reduz a frequência das doenças do coração e a mortalidade em decorrência delas. Pesquisa pioneira realizada em 1984 demonstrou que uma diminuição de apenas 8,5% nos níveis sanguíneos de colesterol, utilizando-se uma combinação de dieta com um medicamento (colestiramina), levou a uma redução na incidência de infarto do miocárdio não fatal em 19%; da mortalidade coronariana em 24%.2 Em 1994, um estudo de repercussão mundial comprovou a redução de 42% da mortalidade por doença coronária e 30% da mortalidade geral, após utilização de um medicamento redutor da síntese do colesterol (sinvastatina). Houve redução do colesterol total (28%), do colesterol-LDL (38%) e dos triglicérides (10%). Aumentou o colesterol-HDL (8%). Calcula-se que 1% de redução dos níveis de colesterol no sangue corresponde a uma redução de aproximadamente 2% no risco de ataque cardíaco.3
O colesterol-LDL é considerado fator de risco causal e independente de aterosclerose. Existem evidências indicando que a redução do colesterol-LDL e o aumento relativo do colesterol-HDL podem impedir a progressão e até mesmo levar à regressão de placas ateroscleróticas.
A forma oxidada do colesterol-LDL tem sido implicada como agente causador de placas de aterosclerose, tanto em animais de experimentação quanto no homem. O papel da capacidade dos agentes antioxidantes no combate aos chamados radicais livres, presumivelmente inibindo a oxidação do colesterol-LDL, permanece um promissor campo de pesquisas. Entretanto, não há evidências suficientes para indicar a suplementação de antioxidantes na prevenção da aterosclerose.
Na faixa etária acima dos 70 anos, deve-se investigar a presença de causas secundárias de alterações do colesterol e triglicérides, especialmente hipotireoidismo, diabetes e insuficiência renal crônica. O uso de estatinas nesta faixa etária apresenta resultados eficazes na prevenção secundária4 e redução de eventos coronarianos, acidente vascular encefálico (AVE) e preservação de funções cognitivas.
A terapia de reposição hormonal em mulheres na fase de menopausa não deve ser indicada como prevenção primária ou secundária de doença coronariana, nem para o controle da hipercolesterolemia.
Crianças e adolescente com história familiar de hipercolesterolemia ou aterosclerose precoce devem fazer avaliação laboratorial e, se necessário, iniciar a terapêutica não farmacológica (dieta, estímulo à atividade física e controle dos outros fatores de risco) a partir de dois anos. O tratamento farmacológico, deve ser iniciado após os 10 anos.
Quais são os medicamentos mais eficazes?
As estatinas são os medicamentos de primeira escolha no tratamento da hipercolesterolemia. Agem reduzindo a síntese de colesterol pela inibição da enzima HMG-CoA redutase, levando a uma redução do colesterol e aumentando a captação das lipoproteínas LDL e VLDL pelas células do fígado (hepatócito). A redução da produção e a elevação da depuração hepática de VLDL explica a redução de triglicérides. Uma metanálise com 170 mil pacientes e 26 estudos clínicos, para cada 40 mg/dl de redução do LDL-C com estatinas ocorreu redução da mortalidade por todas as causas em 10%, refletindo em grande parte a redução de 20% no número de mortes por doença coronariana.5
Entre os efeitos colaterais das estatinas, as queixas musculares são as mais frequentes (10%). A elevação da enzima creatinoquinase (CK) ocorre em 3%, porém, eventos mais graves (rabdomiólise) são raros (0,1% a 0,2%). A toxicidade para o fígado é muito rara. As alterações das enzimas hepáticas (transaminases) ocorrem em 1% dos pacientes. Aconselha-se a suspensão temporária da estatina com elevações superiores a três vezes o valor de referência das transaminases, e a suspensão definitiva, em casos com infecção hepática ativa ou disfunção hepática grave. As elevações estáveis das transaminases ou da CK em pacientes assintomáticos e sem evidência de doenças agudas não são contraindicação para o início de estatina.5
Os fibratos são medicamentos derivados do ácido fíbrico. Aumentam a produção e ação da enzima lipase lipoproteica, reduzindo os triglicérides (10 a 60%). Aumentam o colesterol-HDL (5 a 30%). A associação com as estatinas pode aumentar o risco de comprometimento muscular (rabdomiólise).5
Outra alternativa é o ezetimiba, um inibidor seletivo da absorção de colesterol que age no intestino delgado. Reduz o colesterol-LDL (20%), os triglicérides (5%) e causa discreta elevação do colesterol-HDL. O uso da ezetimiba potencializa o efeito das estatinas na redução do colesterol-LDL.5
Os altos níveis de triglicérides estão frequentemente associados com a obesidade, o diabetes e o alcoolismo. Respondem muito bem à dieta hipocalórica com restrição aos carboidratos, às gorduras e ao uso de bebidas alcoólicas. A atividade física aeróbica de intensidade moderada, pelo menos 30 minutos por dia, todos os dias da semana também está indicada. Os fibratos são as drogas de escolha em pacientes com triglicérides acima de 500 mg/dL. Na Síndrome metabólica, onde a hipertrigliceridemia está associada ao colesterol-HDL baixo, também está indicado. Ácidos graxos ômega-3, em doses de quatro a dez gramas ao dia, reduzem os triglicérides e aumentam discretamente o colesterol-HDL.
Importância da reeducação alimentar no controle do colesterol.
A reeducação alimentar apresenta excelentes resultados nos casos de colesterol alto. A melhoria do estilo de vida também é imprescindível. Se a causa for genética, uma alimentação equilibrada tem um efeito importante, porém limitado. Os medicamentos redutores do colesterol podem ser utilizados para obtenção das metas desejáveis.
O controle do colesterol fundamenta-se nos alimentos com baixo teor de gorduras saturadas e colesterol, ricos em fibras e gorduras insaturadas. A dieta vegetariana atende a todos estes requisitos. Já existem evidências da sua efetividade na prevenção da doença coronariana.
O Guia Alimentar para a População Brasileira (Ministério da Saúde, 2005) recomenda a soja, as sementes de girassol, gergelim e abóbora, as castanhas de caju e do Pará, as nozes e as amêndoas como exemplos de boas fontes de proteína e gordura, na sua maior parte insaturada, ácido fólico, niacina e minerais (zinco, selênio, magnésio, potássio, entre outros). Existem evidências de que as castanhas contribuem para reduzir o risco cardiovascular. Podem ser utilizadas como complemento de pratos e em lanches. É recomendável que o consumo se dê nas formas assada e sem sal, uma vez que muitas delas já contêm naturalmente grande quantidade de gordura.6
As gorduras mono e poli-insaturadas também têm um efeito favorável no controle do colesterol, podendo elevar o colesterol-HDL e reduzir o colesterol-LDL. Um bom exemplo é o azeite de oliva. Ele pode ser usado como condimento em saladas de legumes e verduras, peixe grelhado e frango. Pode ser adicionado ao pão, em substituição à manteiga.
Os ácidos graxos ômega 3, encontrados nos óleos de peixe de águas geladas (sardinha, cavala, arenque, atum) e semente da linhaça, contribuem para reduzir os níveis sanguíneos de triglicérides. Pelo menos 2 refeições a base de peixe por semana, como parte de uma dieta saudável, devem ser recomendadas para diminuir o risco cardiovascular. Tal recomendação é particularmente dirigida para indivíduos de alto risco, como os que já apresentaram infarto do miocárdio.7
As fibras são um tipo de carboidrato. Têm origem nas membranas das células vegetais e são, geralmente, resistentes à digestão humana. Não são absorvidas, sendo eliminadas pelas fezes, integralmente. A ingestão regular de alimentos ricos em fibras está associada de maneira favorável ao controle da constipação intestinal, do diabetes e da obesidade, porque retarda a absorção dos alimentos pelo intestino delgado e prolonga o período de saciedade. Há evidências de que o uso diário de fibras solúveis em água pode reduzir os níveis de colesterol no sangue em até 10%. Estas fibras estão presentes na aveia e farinha de linhaça, na ervilha, no feijão, no arroz integral, na cenoura, no inhame, no brócolis e nas frutas, especialmente na maçã com casca. Entretanto, as fibras insolúveis em água, encontradas no farelo de trigo, no milho, no amendoim, nas verduras e em outros cereais não apresentam o mesmo efeito.
Recomenda-se uma ingestão mínima de 25 g de fibras por dia. Pelo menos seis gramas devem ser fibras solúveis. Já a adição complementar de fibra dietética pode prejudicar a absorção de micronutrientes e, também, aumentar a fermentação, causando transtornos funcionais do intestino. Portanto, não deve ser feita indiscriminadamente.
Os fitosteróis são esteróides vegetais. Encontram-se nas leguminosas, principalmente a soja e farinha de linhaça. A ingestão de dois a três gramas ao dia de fitosteróis reduz o colesterol-LDL. É uma boa alternativa para o controle da hipercolesterolemia.
Recomendações:
A reeducação alimentar é o principal recurso utilizado no controle do colesterol alto. Deve-se evitar o excesso de calorias e especialmente os alimentos ricos em colesterol e gorduras saturadas. Para uma alimentação saudável, recomenda-se uma dieta com baixa quantidade de gordura total e saturada, reduzir a ingestão de gordura trans e incluir quantidades adequadas de fibras. Os indivíduos com risco metabólico devem aumentar substancialmente a ingestão de fibras, cereais integrais, grãos não processados e gorduras não saturadas em suas dietas, além de evitar alimentos com elevado índice glicêmico.7
Uma dieta saudável deve conter entre 15% e, no máximo, 30% das calorias totais fornecidas sob a forma de gorduras. Destas, as insaturadas devem ser as preferidas. As gorduras saturadas não devem exceder a 10% (sendo 2% de gordura trans) do total de calorias.
Quando for às compras no supermercado, o leitor se lembre de verificar o teor de colesterol, gorduras saturadas e insaturadas nos rótulos dos alimentos. Dê preferência a alimentos com baixo teor de colesterol e gorduras saturadas e àqueles ricos em gorduras mono e poli-insaturadas. Ficar atento aos rótulos dos produtos e evitar alimentos que contenham “gordura ou óleo hidrogenado” e “gordura trans” entre os ingredientes.
Além desses cuidados, parar de fumar, reduzir o excesso de peso corporal e aumentar a atividade física diária são fatores benéficos. Em casos resistentes, pode ser necessário o uso de medicamentos específicos para o controle do colesterol.
REFERÊNCIAS:
1. DANTAS, J. Coração e Fatores de Risco: qualidade total na promoção da saúde. Belo Horizonte: Lutador, 1996. 168p.
2. LIPID RESEARCH PROGRAM. The Lipid Research Clinics Coronary Primary Prevention Trial Results: I. Reduction in Incidence of Coronary Heart Disease to Cholesterol Lowering. The Journal of the American Medical Association, Chicago, v. 251, p.351-374, 1984.
3. Scandinavian Simvastatin Survival Study. Randomised trial of cholesterol lowering in 4444 patients with coronary heart disease. The Scandinavian Simvastatin Survival Study, Lancet, London,v.344, p.1383-1389, 1994.
4. CARLSSON, C.M. et al. Managing dyslipidemia in older adults. Journal of the American Geriatrics Society, [s.l], v.47, p. 1458-65, 1999.
5. XAVIER H. T., IZAR M. C., FARIA NETO J. R., ASSAD M. H., ROCHA V. Z., SPOSITO A. C., FONSECA F. A., DOS SANTOS J. E., SANTOS R. D., BERTOLAMI M. C., FALUDI A. A., MARTINEZ T. L. R., DIAMENT J., GUIMARÃES A., FORTI N. A., MORIGUCHI E., CHAGAS A. C. P., COELHO O. R., RAMIRES J. A. F.; Sociedade Brasileira de Cardiologia. V Diretriz Brasileira de Dislipidemias e Prevenção da Aterosclerose. Arq Bras Cardiol 2013.
6. BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Coordenação-Geral da Política de Alimentação e Nutrição. Guia alimentar para a população brasileira: promovendo a alimentação saudável. Brasília: Ministério da Saúde, 2006.
7. SIMÃO AF, PRÉCOMA DB, ANDRADE JP, CORREA FILHO H, SARAIVA JFK, OLIVEIRA GMM, et al. Sociedade Brasileira de Cardiologia. I Diretriz Brasileira de Prevenção Cardiovascular. Arq Bras Cardiol. 2013: 101 (6Supl.2): 1-63.