Julizar Dantas
Escuta teu coração!
São sentimentos que encontram eco
no batimento forte e compassado
desse amigo que espera
ansioso por esse encontro...
A abordagem epidemiológica com a identificação dos fatores de risco explica parcialmente a origem das doenças cardiovasculares. No entanto, muitos desses fatores de risco sofrem a influência dos aspectos psicossociais. A literatura especializada constata uma consistente evidência do aumento do risco de hipertensão e doença isquêmica do coração entre diversos grupos profissionais. Os motoristas profissionais, particularmente os de ônibus urbanos, são exemplo clássico. Parte desse risco adicional é atribuída ao estresse ocupacional,1 que está relacionado com as doenças cardiovasculares. Entre elas, a hipertensão arterial, as arritmias cardíacas, a doença coronariana, o infarto do miocárdio e a morte súbita.
A evolução dos estudos em psicologia e epidemiologia sociais contribuiu com novas evidências que demonstram a relação entre o ambiente social, os aspectos psicossociais e a doença cardiovascular. O baixo status socioeconômico é reconhecido como um importante fator de risco cardiovascular.2 Recentemente, o componente hostilidade do comportamento “tipo A” emergiu como um possível fator de risco para doença cardiovascular.
O papel que o estresse e suas consequências, entre elas a ansiedade, a depressão e a doença do pânico desempenham na fisiopatologia das doenças cardiovasculares permanece controverso. Uma possibilidade inclui a hiperatividade do sistema nervoso simpático e do eixo hipotálamo-hipófise-suprarrenal, com liberação de catecolaminas e cortisol. Ocorre aumento da frequência cardíaca, da pressão arterial, do consumo de oxigênio pelo miocárdio, da vasoconstrição, da agregabilidade plaquetária e a inibição da fibrinólise. Contribui para a ruptura de placas ateroscleróticas vulneráveis, provocando a trombose ou precipitando arritmias ventriculares.3
A relação entre o trabalho e a doença isquêmica do coração já é bem conhecida nos casos de intoxicações ocupacionais pelo monóxido de carbono, na exposição ocupacional ao sulfeto de carbono, na cessação da exposição crônica aos nitratos e nos trabalhadores expostos à sobrecarga física e temperaturas extremas.4
Outro aspecto que merece destaque é a organização do trabalho em turnos, noturnos ou rotativos. Cada vez mais comum nos tempos modernos, o trabalho em turnos tem causado uma série de distúrbios na vida dos trabalhadores, quer sejam de ordem física, psíquica ou social. Os distúrbios qualitativos e quantitativos do sono são frequentemente citados como o principal problema relacionado aos trabalhos em turnos.5, A Constituição do Brasil, promulgada em 05 de outubro de 1988, reflete a importância do assunto sobre a saúde dos trabalhadores, estabelecendo a jornada de seis horas para o trabalho em turnos ininterruptos de revezamento, salvo negociação coletiva.
A revisão da literatura permite presumir uma discreta associação, mas não uma relação causal entre o aumento da prevalência de doença cardiovascular e o trabalho em turnos. Os estudos epidemiológicos são relativamente escassos e não são consistentes.2 Um deles constatou que o risco relativo de doença isquêmica do coração se eleva progressivamente à medida que aumenta o período de exposição ao trabalho em turnos até 20 anos. A partir daí, houve acentuada queda do risco, atribuída à seleção dos trabalhadores, resultando em um grupo de indivíduos mais sadios.6 Outros estudos publicados indicam uma elevação do risco de doença cardiovascular e, especialmente, de doença isquêmica do coração em trabalhadores de turnos.7,8 Níveis séricos elevados de noradrenalina também foram constatados.9 A prevalência de hipercolesterolemia e tabagismo foi maior em trabalhadores de turnos em comparação com os de horário diurno.10 Hipertensão arterial, tabagismo, elevação dos níveis séricos de colesterol, triglicérides e obesidade também podem estar associados ao trabalho em turnos e aumentar o risco de doença cardiovascular.11,12
No Brasil, Dantas e Teixeira (1990) avaliaram a prevalência dos principais fatores de risco cardiovascular em 403 trabalhadores em turnos e em um grupo controle de 464 trabalhadores em horário diurno, todos eles do sexo masculino, em uma refinaria de petróleo. Os autores concluíram que o trabalho em turnos ininterruptos de revezamento associou-se à elevação precoce dos níveis séricos de colesterol na faixa etária de 18 a 40 anos e da prevalência do tabagismo entre os trabalhadores de 18 a 30 anos. Não encontraram associação entre o trabalho em turnos e hipertensão arterial, diabetes, obesidade e sedentarismo.10
Vários mecanismos fisiopatológicos podem estar envolvidos no aumento do risco de doença cardiovascular associado à organização do trabalho em turnos. A modificação do ritmo circadiano e os seus efeitos adversos sobre a qualidade e a quantidade do sono, os aspectos psicossociais, os hábitos alimentares peculiares e a prática irregular de exercícios físicos produzem alterações na saúde e qualidade da vida dos trabalhadores, interferindo negativamente sobre os fatores de risco cardiovascular. Atenção especial deve ser orientada para a adequação organizacional do trabalho em turnos e a promoção da saúde nesse grupo de trabalhadores.
A relação entre o trabalho e as doenças cardiovasculares ficou bem evidente em uma pesquisa publicada em março de 2007. Os autores examinaram os riscos de morte relacionados às atividades operacionais dos bombeiros nos Estados Unidos. O estudo foi realizado no período de 1994 a 2004. As mortes ocorridas durante o ataque terrorista de 11 de setembro de 2001 foram excluídas. As doenças cardiovasculares representaram a principal causa de mortalidade com 45% das 1.144 mortes ocorridas em ação. Foram atribuídas 449 mortes (39%) à doença coronariana, de acordo com o tipo de atividade:
- combate a incêndio – 32,1%;
- resposta ao alarme – 13,4%;
- retorno à base após um alarme – 17,4%;
- treinamento físico – 12,5%;
- resposta a outras emergências – 9,4%;
- realização de atividades não-emergenciais – 15,4%.
Os autores concluíram que o risco de morte por doença coronariana durante as ações de emergência é substancialmente mais alto em comparação com outras atividades não-emergenciais. A ação de combate a incêndio apresenta um risco de 10 a 100 vezes maior.13
RISCO CARDIOVASCULAR: aspectos fundamentais.
As doenças do aparelho circulatório são a principal causa de mortalidade nos países ocidentais. A partir da década de 1960, houve uma progressiva redução da mortalidade provocada pelas doenças cardiovasculares nos países desenvolvidos. Nos Estados Unidos, o controle dos principais fatores de risco cardiovascular contribuíram com 54% da redução da mortalidade por doença coronariana no período de 1968 a 1976 e 50% entre 1980 e 2000, sendo que a taxa de mortalidade por doença coronariana caiu 49,1% nos homens e 51,0% nas mulheres,no mesmo período.14
No Brasil, os dados divulgados pelo Ministério da Saúde15 indicam 335.213 óbitos por doenças do aparelho circulatório em 2011, representando 30,7% da mortalidade geral, representando a principal causa de mortes. Analisando os dados do Ministério da Saúde, constatamos uma redução significativa da mortalidade por doenças do aparelho circulatório em todas as faixas etárias no período de 1991 a 2011 (Tabela 1 e Gráfico 1).
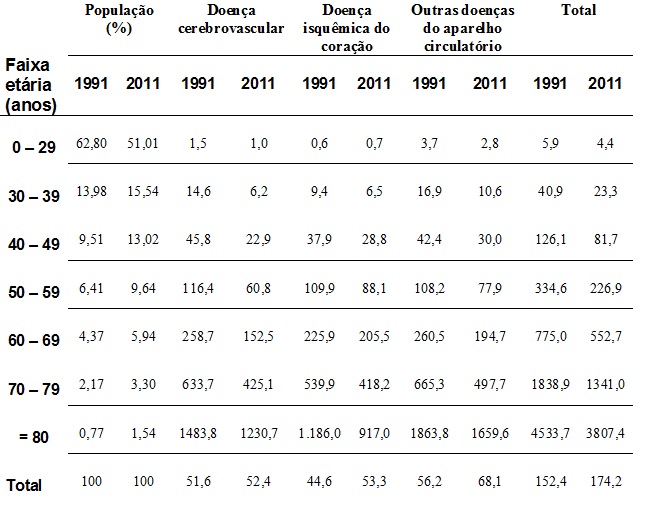
Tabela 1 - Taxa de mortalidade específica por doenças do aparelho circulatório por 100.000 habitantes, por faixa etária, Brasil – 1991 e 2011.15
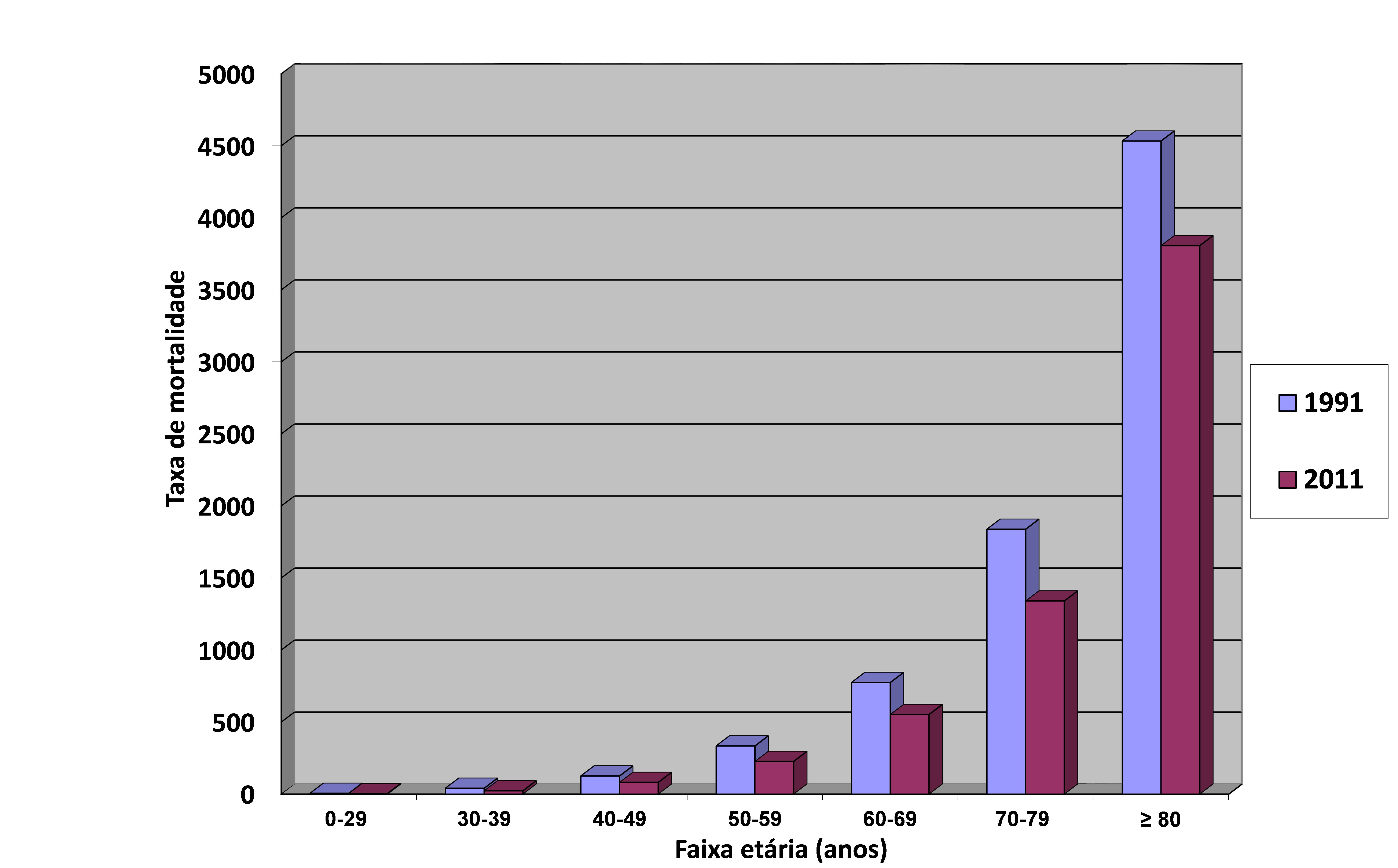
Gráfico 1 - Taxa de mortalidade por doenças do aparelho circulatório por 100.000 habitantes, por faixa etária, Brasil – 1991 e 2011.15
Ao analisarmos as variações geográficas da taxa de mortalidade específica por doenças do aparelho circulatório, devemos considerar que a taxa de mortalidade específica não padronizada por idade está sujeita à influência de variações na composição etária da população, o que exige cautela nas comparações entre áreas geográficas e para períodos distintos.15 Outros aspectos também podem interferir na análise. Por exemplo, a elevação da expectativa de vida ao nascer dos brasileiros que passou de 66,6 anos em 1991 para 74,5 anos em 2012.15
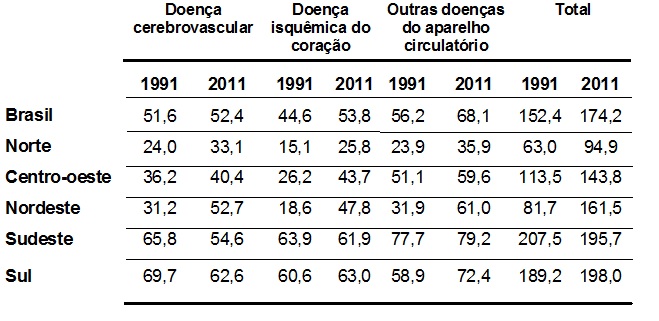
Tabela 2 - Taxa de mortalidade específica por doenças do aparelho circulatório por 100.000 habitantes, por regiões do Brasil – 1991 e 2011.15
Nessa análise, observa-se que a região Sudeste, a mais desenvolvida do Brasil, apresentou redução expressiva (207,5/100.000 hab. em 1991 para 195,7/100.000 hab. em 2011). A redução da taxa de mortalidade por doença cerebrovascular foi a principal responsável por esse resultado, evoluindo de 65,8 para 54,6 mortes por 100.000 habitantes no mesmo período. Esse resultado representa, provavelmente, um avanço no controle dos fatores de risco para o acidente vascular cerebral (AVC), em especial a hipertensão arterial.
A região Sul apresentou discreta elevação da taxa de mortalidade específica por doenças do aparelho circulatório e redução da taxa de mortalidade por doença cerebrovascular. As regiões Norte, Nordeste e Centro-Oeste apresentaram elevação das taxas de mortalidade por todos os tipos de doenças do aparelho circulatório, evidenciando uma mudança de perfil da mortalidade, provavelmente influenciada pela elevação da expectativa de vida ao nascer dos brasileiros.15
Várias hipóteses tentam explicar a queda da mortalidade cardiovascular. A principal é a conscientização da população para o controle dos fatores de risco e a para a melhoria do estilo de vida. Um bom exemplo foi a mudança do padrão dietético brasileiro nas últimas décadas. Houve redução da ingestão de gorduras saturadas (banha de porco, toucinho e manteiga) e aumento do teor de insaturadas (óleos e azeites) na alimentação. A disponibilidade e os preços dos alimentos foram considerados fatores importantes para a substituição das gorduras de origem animal por vegetal.16
A maior conscientização da população para a importância do controle dos níveis sanguíneos de colesterol, do diabetes e da obesidade, da redução do tabagismo, do diagnóstico e do tratamento da hipertensão arterial e da prática regular de atividade física são fatores primordiais para a prevenção das doenças cardiovasculares. Os modernos métodos diagnósticos e terapêuticos, clínicos e cirúrgicos, também tiveram importância na redução da mortalidade cardiovascular. Entre eles, as diversas técnicas de revascularização miocárdica (cirurgia, angioplastia, implantes de stent) e a disseminação dos Centros de Tratamento Intensivo (CTI) e Unidades coronarianas (UC), o tratamento farmacológico com agentes antitrombóticos (ácido acetil salicílico) e trombolíticos, os betabloqueadores, os inibidores da enzima de conversão da angiotensina (ECA) e os redutores do colesterol (estatinas), entre outros contribuíram para aumentar a eficiência do tratamento, reduzir a mortalidade, aumentar a longevidade e melhorar a qualidade de vida das pessoas.
The New England Journal of Medicine publicou estudo14 mostrando que a queda da mortalidade por doença coronariana de 49,1% nos homens e 51,0% nas mulheres,nos EUA, entre 1980 e 2000, foi decorrente tanto do controle dos fatores de risco e do tratamento. As contribuições para a redução da mortalidade ficaram assim distribuídas:
- o controle dos fatores de risco foi responsável por 43,8% da redução da mortalidade, incluindo colesterol (24,2%); pressão arterial sistólica (20,1%); fumo (11,7%); sedentarismo (5,1%). Parte desses benefícios foram anulados pelo aumento do índice de massa corpórea e da prevalência do diabetes que contribuíram para a elevação da mortalidade cardiovascular em 7,6 e 9,8% respectivamente.
- o tratamento clínico e cirúrgico contribuiu com 47,0% da redução da mortalidade cardiovascular.
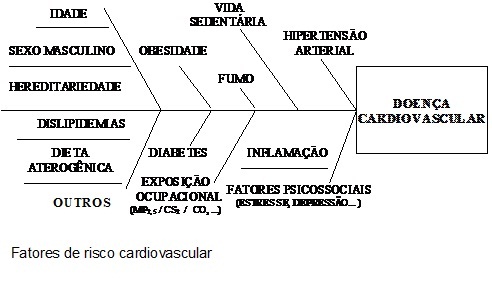
FATORES DE RISCO CARDIOVASCULAR.
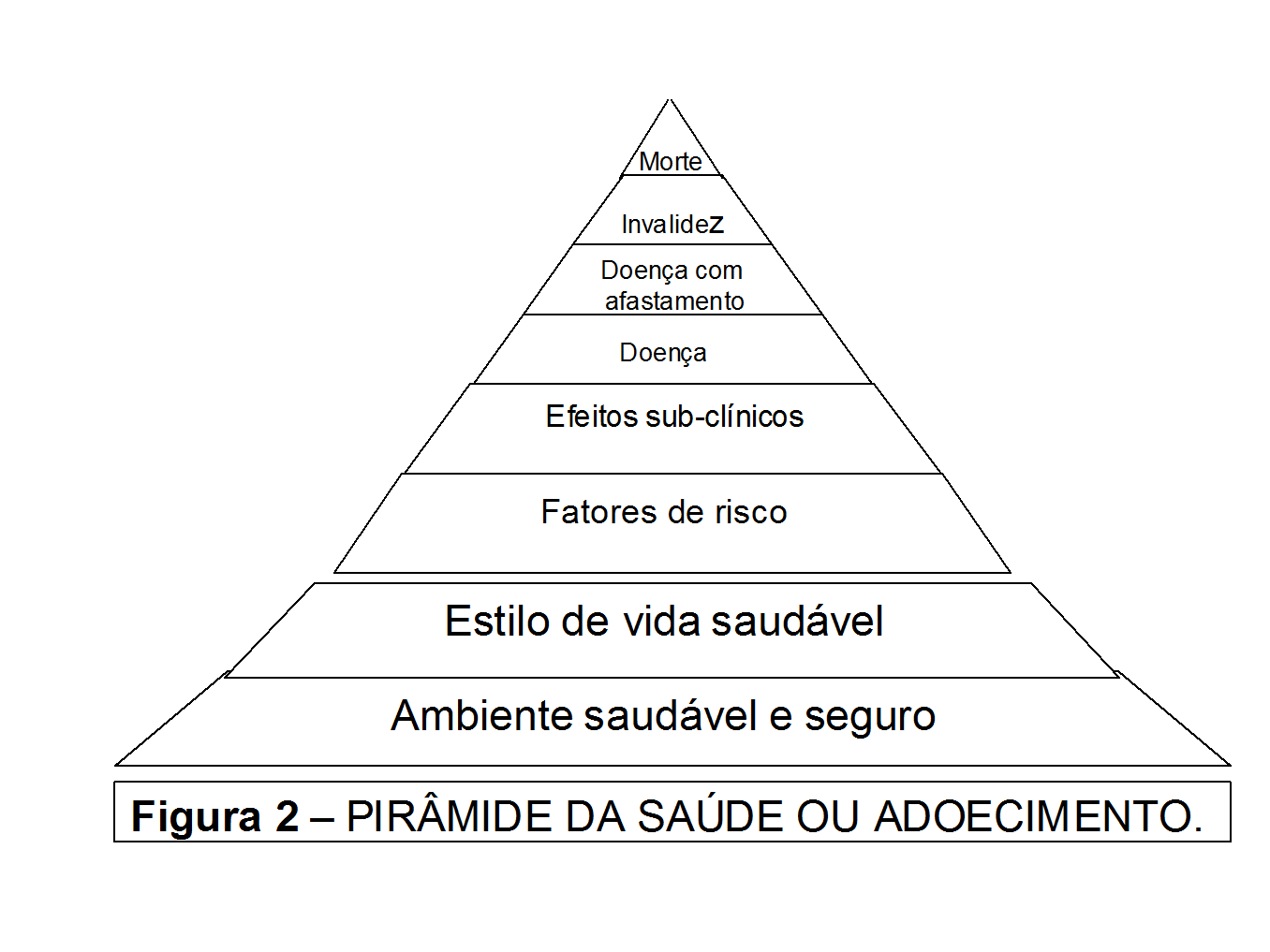
A construção da pirâmide da saúde está alicerçada em dois pilares: os ambientes saudáveis e seguros e a qualidade pessoal – o estilo de vida saudável. A pirâmide do adoecimento tem a base edificada na presença de fatores de risco. Parte-se do pressuposto que a exposição a uma condição, hábito ou característica genética, fisiológica, comportamental ou socioeconômica está relacionada ao aumento da probabilidade de ocorrência de uma doença. O controle desses fatores ou condições reduz o risco de adoecimento.
A construção da pirâmide de saúde ou adoecimento é um instrumento essencial à gestão da organização do processo produtivo e da qualidade pessoal. A eficiência, eficácia e efetividade das ações e estratégias de Promoção da Saúde, prevenção primária, secundária e terciária e das medidas de proteção dependem do conhecimento de cada degrau dessa pirâmide.
A aterosclerose é uma doença inflamatória crônica, de natureza complexa e multifatorial, que acomete a camada íntima das artérias. Ocorre em resposta à agressão do endotélio, aumentando a permeabilidade às lipoproteínas aterogênicas. As partículas de lipoproteínas de baixa densidade (LDL) sofrem oxidação e atraem os linfócitos e monócitos que se diferenciam em macrófagos. Estes capturam as partículas LDL oxidadas e se transformam em células espumosas, desencadeando a formação da placa aterosclerótica. Ocorre a migração e proliferação de células musculares lisas para a camada íntima da parede das artérias, evoluindo para a produção de colágeno e fibrose. As placas instáveis apresentam atividade inflamatória intensa. Podem se complicar com ruptura e trombose, provocando a obstrução das artérias. As manifestações clínicas dependem da gravidade da obstrução do fluxo sanguíneo e do órgão acometido. A aorta, as artérias coronárias, as artérias carótidas interna e externa, as artérias cerebrais e as artérias femorais, poplíteas e tibiais são as mais atingidas.
A aterosclerose é a principal causa de doença cardiovascular. Portanto, os processos de prevenção e promoção da saúde devem considerar ações para a identificação e o controle dos seus principais fatores de risco. Como vimos, a mudança do estilo de vida e o controle de alguns fatores indesejáveis estão associados à significativa diminuição das doenças cardiovasculares. Mas como isso ocorre? O que deve ser controlado?
Em primeiro lugar, é preciso saber quais são os fatores de risco cardiovascular. Podemos classificá-los em dois grupos: irreversíveis e reversíveis.
Fatores de risco coronariano irreversíveis.
São eles:
Idade.
O risco da doença coronariana aumenta progressivamente com a idade. No Brasil, em 2009, segundo informações do Ministério da Saúde, a taxa de mortalidade específica por doença isquêmica do coração foi 50,3/100.000 habitantes. A estratificação pela faixa etária revelou elevação para 203,3/100.000 de 60 a 69 anos; 422,2/100.000 de 70 a 79 anos e 878,3/100.000 habitantes de 80 anos e mais. 15 (Brasil. Ministério da Saúde, 2010).
Sexo masculino.
Os homens são mais vulneráveis à aterosclerose coronariana do que as mulheres, à razão de 1,45/1,0. Tomando por base os dados do Ministério da Saúde para o ano de 2009, a taxa de mortalidade por doença isquêmica do coração foi de 59,8 e 41,2/100.000, respectivamente nos sexos masculino e feminino. A relação entre as taxas de mortalidade por doença isquêmica do coração no sexo masculino e no feminino foi de 2,06 entre os 60 e 69 anos, 1,7 entre os 70 e 79 anos e 1,17 a partir dos 80 anos de idade. No sexo feminino, a doença é menos comum antes da menopausa. 15 (Brasil. Ministério da Saúde, 2010).
Hereditariedade.
A ocorrência da aterosclerose em familiares do primeiro grau é considerada um fator de risco independente para doença coronariana, principalmente quando ocorre de forma prematura (antes dos 55 anos nos homens e antes dos 65 anos nas mulheres). Além disso, os efeitos genéticos podem influenciar outros fatores de risco, especialmente a obesidade, a hipertensão, as dislipidemias e o diabetes.
Fatores de risco coronariano reversíveis.
Os principais são: colesterol, fumo, hipertensão arterial, diabetes, sedentarismo, obesidade e estresse. Neste capítulo e no restante deste livro, falaremos sobre esses fatores e a interface existente entre eles.
Fatores de risco emergentes.
Não há dúvida sobre a importância do papel dos fatores de risco na gênese da aterosclerose. Entretanto, algumas pessoas têm colesterol alto e não adquirem a doença. Outras pessoas têm o colesterol e a pressão arterial normais, não fumam e são surpreendidas por um ataque cardíaco. Como explicar esses fatos?
A aterosclerose é uma doença multifatorial e como tal necessita da presença de condições predisponentes para a sua ocorrência. Muitas vezes, a presença de apenas uma variável é insuficiente para a formação da placa aterosclerótica e obstrução da artéria. As recentes descobertas de novos marcadores de risco talvez possam esclarecer em parte essas questões aparentemente paradoxais.
Lipoproteína (a).
Trata-se de uma substância formada pela combinação de moléculas de gordura e proteína de baixa densidade, resultando num composto muito semelhante às lipoproteínas de baixa densidade (LDL) e ao plasminogênio (proteína do sangue que dissolve os coágulos). A lipoproteína (a) retarda a dissolução dos coágulos em formação. Além disso, ela pode agir diretamente sobre o crescimento e a progressão da placa aterosclerótica. Apresenta propriedades aterogênicas e trombogênicas. Níveis elevados de lipoproteína (a) estão relacionados com o aumento da probabilidade de infarto do miocárdio em duas a três vezes, independente de outros fatores de risco.17
Os níveis de lipoproteína (a) são determinados geneticamente, os valores normais estão abaixo de 30 mg/dL. A sua dosagem é importante em familiares de vítimas prematuras de infarto ou morte súbita, acidente vascular cerebral e dislipidemias. Todavia, não há indicação de sua determinação rotineira ou indiscriminada. Infelizmente, parece que as medidas tão eficazes no controle do colesterol são pouco eficazes na redução dos níveis elevados de lipoproteína (a). Além disso, não há evidências suficientes para correlacionar a redução da lipoproteína (a) com a prevenção da aterosclerose.
Foram identificados outros tipos de lipoproteínas. Elas possivelmente podem vir a ter um papel importante na proteção ou entre os fatores de risco cardiovascular.
Homocisteína.
A homocisteína é um aminoácido derivado do metabolismo da metionina. Está associada ao aumento do risco de aterosclerose, infarto do miocárdio e acidente vascular cerebral. Porém, não podemos afirmar uma relação causal entre eles. Altas taxas de homocisteína podem ser determinadas geneticamente e estão associadas com a deficiência dietética de ácido fólico e vitaminas B6 e B12. Os efeitos cardiovasculares estariam mais relacionados com a trombogênese do que com a aterogênese.18
Os valores normais para adultos são < 15µmol/L. Ainda não há evidências suficientes de que a diminuição da homocisteína reduza o risco de aterosclerose. Portanto, não deve não fazer parte da avaliação laboratorial rotineira.
Inflamação e fatores hemostáticos.
O processo inflamatório desempenha um papel importante no desencadeamento e na progressão da aterosclerose. A proteína C reativa de alta sensibilidade (PCR-as) e o fibrinogênio aparecem como fortes indicadores de instabilidade de lesões arteriais e eventos coronarianos.18
A PCR-as é um marcador do processo inflamatório em indivíduos sadios. Porém, na avaliação do risco cardiovascular não está indicada em fumantes, obesos, diabéticos, uso de anti-inflamatórios, mulheres sob terapia de reposição hormonal e na presença de infecções ou osteoartrose. O fibrinogênio tem sido associado à aterosclerose e à instabilidade de lesões arteriais e ao aumento do risco cardiovascular.
Síndrome da apneia ou hipopneia obstrutiva do sono (SAHOS).
Existem evidências consistentes para sustentar uma associação independente entre a síndrome de apneia ou hipopneia obstrutiva do sono e as doenças cardiovasculares, incluindo a doença isquêmica, o acidente vascular cerebral, a insuficiência cardíaca, a fibrilação atrial e a morte súbita de origem cardíaca. Essa relação é ainda mais significativa na presença de hipertensão arterial. A hiperatividade simpática persistente parece ser o principal mecanismo fisiopatogênico. Outras possibilidades incluem a ativação dos processos inflamatório e hemostático, a disfunção endotelial e alterações metabólicas.
A ocorrência de acidentes automobilísticos está associada à presença e gravidade de SAHOS, variando de 5,8% na forma leve, 9,9% na moderada e 11% entre os pacientes com SAHOS grave. Essa relação reflete a relevância ocupacional dessa síndrome.19 A Resolução nº 267 do Conselho Nacional De Trânsito – CONTRAN, de 15 de fevereiro de 2008, estabelece que os condutores de veículos automotores quando da renovação, adição e mudança para as categorias C, D e E deverão ser avaliados quanto à Síndrome de Apneia Obstrutiva do Sono.
O tratamento efetivo da apneia ou hipopneia obstrutiva do sono pode contribuir para a redução significativa do risco de ocorrência de eventos cardiovasculares definidos, como a morte cardiovascular, a síndrome coronária aguda, a hospitalização por insuficiência cardíaca, ou necessidade de revascularização miocárdica. 20,21 O uso do CPAP (pressão positiva contínua nas vias aéreas) está indicado para a correção dos distúrbios ventilatórios e metabólicos da SAHOS grave. Há indícios de que o uso desse dispositivo pode contribuir para o controle da PA, queda do descenso da pressão durante o sono, melhora da qualidade de vida e redução dos desfechos cardiovasculares.22
Exposição ocupacional
A exposição ocupacional a material particulado com diâmetro aerodinâmico inferior a 2,5 μm (PM2,5) é reconhecido como um fator importante para doença cardiovascular. A exposição ocupacional prolongada a PM2,5 foi associada com um risco maior de doença isquêmica do coração entre trabalhadores de fábricas de alumínio, particularmente em fundições, após o ajuste para o viés de sobrevivência. 28
Estudos epidemiológicos já demonstraram aumento do risco relativo de morte por doença coronariana de até 5,6 vezes em populações expostas ao dissulfeto de carbono - CS2, quando comparadas com populações não expostas. Exposições ocupacionais ao monóxido de carbono (CO) e cádmio, entre outros, são reconhecidos como fatores de risco ocupacionais importantes para doença cardiovascular.
AVALIANDO O RISCO CARDIOVASCULAR: o escore de Framingham.
O diagnóstico preciso e o registro informatizado dos fatores de risco para a aterosclerose, durante a realização dos exames médicos ocupacionais, permitem a construção da base da pirâmide de saúde ou adoecimento da população. Isto é fundamental no planejamento das ações preventivas e de Promoção da Saúde no Trabalho.
No Brasil, existem numerosos estudos sobre a prevalência dos fatores de risco. Os principais são o “Projeto Corações do Brasil”, da Sociedade Brasileira de Cardiologia,21 o “Inquérito domiciliar sobre comportamentos de risco e morbidade referida de doenças e agravos não transmissíveis: Brasil, 15 capitais e Distrito Federal”22, e o “Vigitel Brasil (2006 a 2012): vigilância de fatores de risco e proteção para doenças crônicas por inquérito telefônico”, implantado em 2006.23
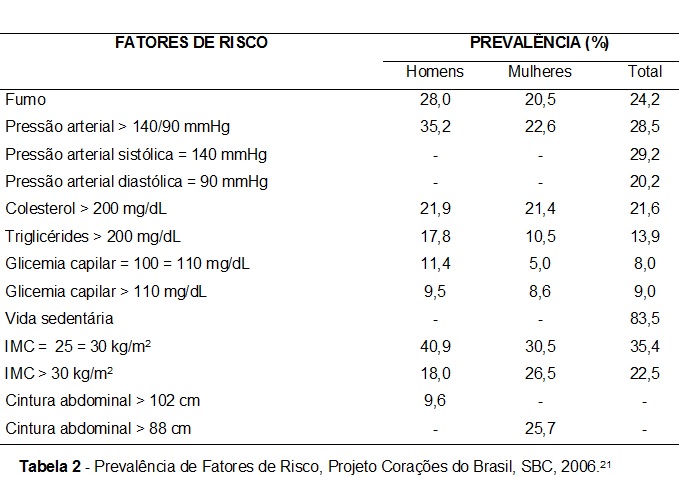
Todavia, os estudos realizados em empresas são pontuais e não permitem a elaboração de séries evolutivas representativas da realidade do trabalhador brasileiro. Em Minas Gerais, no ano de 2006, realizamos o exame médico periódico em 948 trabalhadores de uma refinaria de petróleo assim distribuídos: 90,3% homens, 9,7% mulheres e idade média de 40 anos e 4 meses. Veja os resultados na tabela 3.
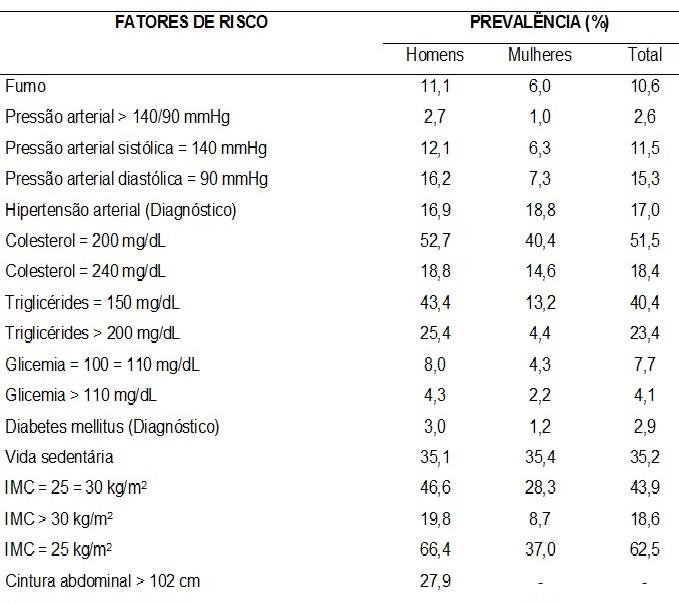
Tabela 3 – Prevalência de fatores de risco entre os trabalhadores de uma refinaria de petróleo, 2006.
É importante saber que a probabilidade de doença coronariana pode ser prevista com metodologia científica, baseada em estudos epidemiológicos aceitos internacionalmente.
A constatação da presença de doença aterosclerótica significativa ou seus equivalentes não requer outras etapas para estratificação de risco, sendo considerado automaticamente de alto risco cardiovascular25 (≥ 20% em 10 anos de apresentar infarto ou morte por doença coronária):
- Doença aterosclerótica arterial coronária, cerebrovascular ou obstrutiva periférica, com manifestações clínicas (eventos cardiovasculares), e ainda na forma subclínica documentada por metodologia diagnóstica.
- Procedimentos de revascularização arterial.
- Diabete melito tipo 1 e tipo 2.
- Doença renal crônica.
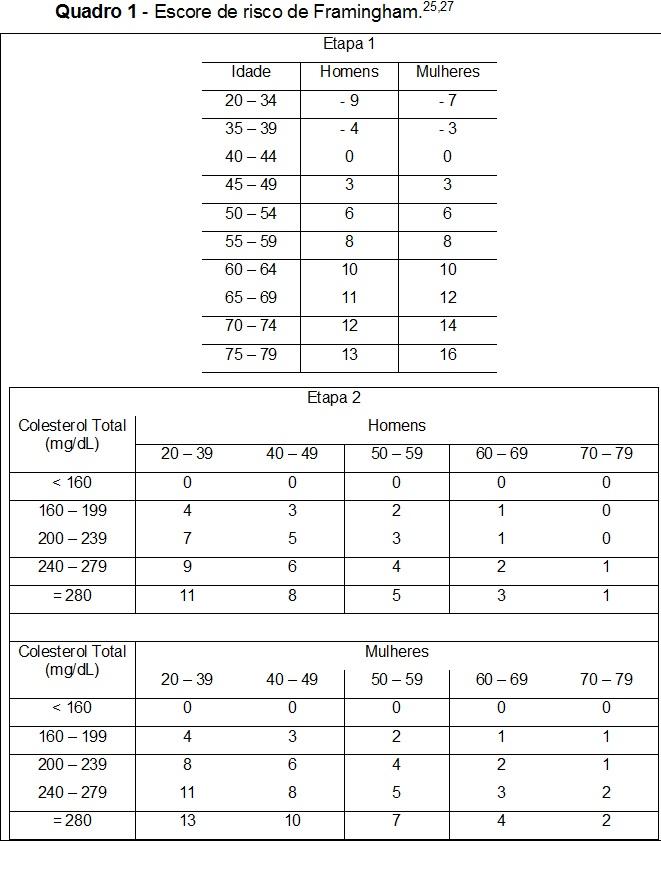
Nos Estados Unidos, a verdadeira dimensão da epidemia da aterosclerose tem sido avaliada por estudos criteriosamente planejados e elaborados em populações previamente selecionadas. O principal exemplo desse tipo de intervenção é o estudo de Framingham, cidade americana cujos fatores de risco cardiovascular na população vêm sendo acompanhados e analisados, prospectivamente, há décadas.26,27
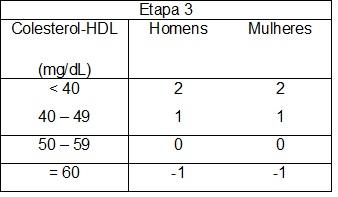
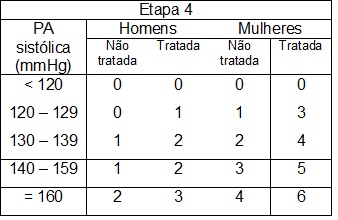
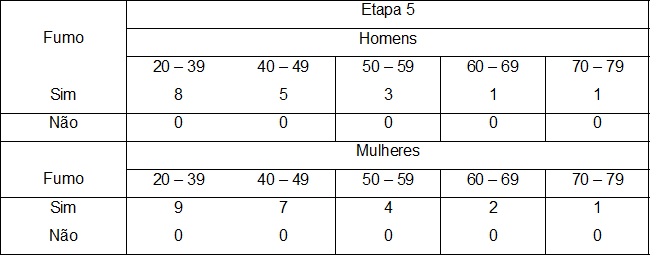
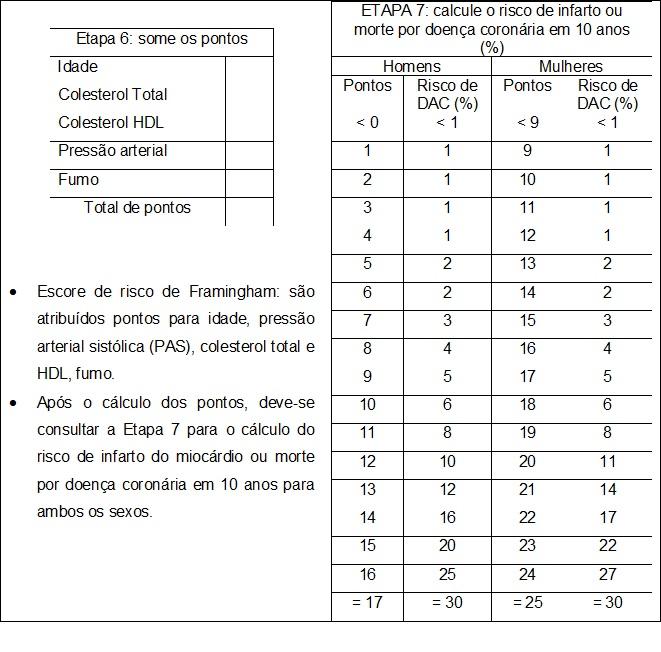
Em consequência dessa estratégia de ação e com o conhecimento adquirido sobre o comportamento da doença, foi possível desenvolver o escore de Framingham, um indicador que mediante a avaliação da presença dos fatores “idade, sexo, colesterol total e HDL, pressão arterial e fumo” estima o risco atual de ocorrência de eventos cardiovasculares nos próximos 10 anos.25,26,27
O escore de Framingam é um instrumento para avaliação do risco cardiovascular em pessoas sem manifestações clínicas de doença coronariana. Aplica-se à prevenção primária. Pode ser útil na identificação de pacientes de alto risco que necessitam de atenção e intervenção imediatas, motivação para adesão às medidas preventivas e tratamento específico, e modificação da intensidade dos esforços para redução do risco global.25,26,27
O escore de Framingham classifica-se em:
- Risco Cardiovascular Baixo < 10%
- Risco Cardiovascular Médio ≥ 10% < 20%
- Risco Cardiovascular Alto ≥ 20%
Outros instrumentos utilizados para avaliação do risco cardiovascular25 são:
- Escore de Risco de Reynolds - ERR que inclui a proteína C reativa (PCR) e o antecedente familiar de doença coronária prematura e estima a probabilidade de infarto do miocárdio, acidente vascular cerebral, morte e revascularização em 10 anos.
- Escore de Risco Global - ERG estima o risco de infarto do miocárdio, acidente vascular encefálico (AVE), insuficiência vascular periférica e insuficiência cardíaca em 10 anos.
- Risco pelo Tempo de Vida - RTV para estimar o risco ao longo da vida em indivíduos acima de 45 anos.
O cálculo do RTV considera que o indivíduo pertença exclusivamente a uma das seguintes categorias: a) aqueles sem fatores de risco (todos os fatores de risco ótimos aos 45 anos); b) os que possuam um ou mais fatores de risco não ótimos; c) aqueles com um ou mais fatores de risco elevados; d) os com um dos principais fatores de risco; e) aqueles com dois ou mais dos principais fatores de risco.
A Diretriz Brasileira de Prevenção Cardiovascular25 recomenda a combinação desses diversos escores permite uma melhor estimativa de risco.
A adoção do estilo de vida ativo, da alimentação saudável e da vida livre da exposição ao tabaco é recomendada para todas as pessoas, independente do nível do risco cardiovascular. Intervenções sobre o estilo de vida são fortemente recomendadas para pessoas com risco cardiovascular médio (escore de Framingham entre 10 e 20%), incluindo sempre a cessação do tabagismo.
As pessoas portadoras de risco cardiovascular alto devem ter acompanhamento médico especializado e intervenção intensiva sobre o estilo de vida e tratamento específico para o controle da pressão arterial, diabetes, dislipidemia, tabagismo e síndrome metabólica.
Em resumo, o mais importante na prevenção das doenças do coração, e em particular a aterosclerose, é a mudança do estilo de vida com o controle dos fatores de risco cardiovascular.
REFERÊNCIAS:
1. STEENLAND, K. Research findings linking workplace factors to cardiovascular disease outcomes. Occupational Medicine, Philadelphia, v.15, n.1, p.7-68, 2000.
2. SCHNALL, P.L. et al. Why the workplace and cardiovascular disease? Occupational Medicine, Philadelphia, v.15, n.1, p. 1-5, 2000.
3. MARON, D.J. et al. Dyslipidemia, other risk factors and the prevention of coronary heart disease. In: FUSTER, V. et al. Hurst´s the heart, arteries and veins. New York, Mc Graw Hill, 2001. Cap 38, p.1131-1160.
4. DANTAS, J. Patologia cardiovascular relacionada ao trabalho. In: René Mendes. (Org.). Patologia do trabalho. 3a. ed. Rio de janeiro: Atheneu, 2013. Cap.37, p. 1177-1228.
5. FISCHER, F.M.; LIEBER, R.R. Trabalho em turnos. In: MENDES R. Patologia do trabalho. 2.ed. Rio de Janeiro: Atheneu, 2003. cap.18, p.825-868.
6. KNUTSSON, A. et al. Increased risk of ischaemic heart disease in shift workers. Lancet, London, v.2, p.89-92, 1986.
7. TÜCHSEN, F. Working hours and ischaemic heart disease in Danish men: a 4-year cohort study of hospitalization. International Journal of Epidemiology, London, v.22, p.215-221, 1993.
8. OLSEN, N.; KRISTENSEN, T.S. Impact of work environment on cardiovascular diseases in Denmark. Journal of Epidemiology and Community Health, London, v.45, p.4-10, 1991.
9. ELY, D.L.; MOSTARDI, R.A. The effect of recent life events, life assets and temperament pattern on cardiovascular risk factors for Akron City police officers. Journal Human Stress, Virginia, v.12, n.2, p.77-91, 1986.
10. DANTAS, J.; TEIXEIRA, J.W. Fatores de risco coronariano em trabalhadores de turnos ininterruptos de revezamento. Saúde Ocupacional e Segurança, São Paulo, v.1, p.6-20, 1990.
11. KNUTSSON, A. Relationship between serum triglicérides and gamma-glutamyltransferase among shift and day workers. Journal of Internal Medicine, Oxford, v.226, p.337-339, 1989.
12. HEINEMANN, L.; ENDERLEIN, G.; STARCK, H. The risk factor concept in cardiovascular disease. In: STELLMAN, J. M. Encyclopaedia of occupational health and safety. 4 ed. Geneva: International Labour Office, 1998.
13. KALES, S.N. et al. Emergency Duties and Deaths from Heart Disease among Firefighters in the United States. New England Journal of Medicine, v.356, n.12, p.1207-1215, 2007.
14. FORD, ES; AJANI, AA; CROFT, JB; CRITCHLEY, JA; PHIL, D; LABARTHE, DR; KOTTKE, TE; GILES, WH; CAPEWELL, S. Explaining the Decrease in U.S. Deaths from Coronary Disease, 1980–2000. N Engl J Med 2007; 356:2388-2398 June 7, 2007 DOI: 10.1056/NEJMsa053935
15. BRASIL, Ministério da Saúde. Indicadores e Dados Básicos - Brasil. Disponível em: http://tabnet.datasus.gov.br/cgi/idb2012/matriz.htm Acesso em: 26 mar 2014.
16. MONDINI, L.; MONTEIRO, C.A. Mudanças no padrão de alimentação. In MONTEIRO, C. A. Velhos e novos males da saúde no Brasil: a evolução do país e de suas doenças. São Paulo: Hucitec, 1995. P.79-89.
17. KOSCHINSKY, M.L. Lipoprotein (a) and atherosclerosis: new perspectives on the mechanism of action of an enigmatic lipoprotein. Current atherosclerosis reports, Philadelphia, v.7, n.5, p. 389-98, 2005.
18. FALK, E.; FUSTER, V. Atherogenesis and its determinants. In: FUSTER, V. et al. Hurst´s the heart, arteries and veins. New York, Mc Graw Hill, 2001. cap.35, p.1065-1093.
19. MCNICHOLAS, W.T.; BONSIGNORE, M.R.; THE MANAGEMENT COMMITTEE OF EU COST ACTION B26. Sleep apnoea as an independent risk factor for cardiovascular disease: current evidence, basic mechanisms and research priorities. European Respiratory Journal, 2007; 29:156-178.
20. CINTRA, F.D. et. al. Alterações Cardiovasculares na Síndrome da Apnéia Obstrutiva do Sono. Arquivos Brasileiros de Cardiologia, v.86, n.6, 2006.
21. SOCIEDADE BRASILEIRA DE CARDIOLOGIA. Projeto Corações do Brasil. 2006. Disponível em: http://www.prefeitura.sp.gov.br/cidade/secretarias/upload/saude/arquivos/programas/Atlas_CoracoesBrasil.pdf. Acesso em: 26 mar 2007.
22. BRASIL. Ministério da Saúde. Secretaria de Vigilância em Saúde. Secretaria de Atenção à Saúde. Instituto Nacional de Câncer. Coordenação de Prevenção e Vigilância. Inquérito domiciliar sobre comportamentos de risco e morbidade referida de doenças e agravos não transmissíveis: Brasil, 15 capitais e Distrito Federal, 2002-2003. Rio de Janeiro: INCA, 2004 186p. Disponível em: http://www.inca.gov.br/inquerito/docs/completa.pdf. Acesso em: 26 mar 2010.
23. BRASIL. Ministério da Saúde. Vigitel Brasil 2012: vigilância de fatores de risco e proteção para doenças crônicas por inquérito telefônico. Disponível em: < http://bvsms.saude.gov.br/bvs/publicacoes/vigitel_brasil_2012_vigilancia_risco.pdf > Acesso em 26 mar 2014.
24. SOCIEDADE BRASILEIRA DE CARDIOLOGIA. Departamento de Aterosclerose. IV Diretriz Brasileira sobre Dislipidemias e Prevenção da Aterosclerose. Arquivos Brasileiros de Cardiologia, São Paulo, v.88, supl. I, 2007.
25. SIMÃO AF, PRÉCOMA DB, ANDRADE JP, CORREA FILHO H, SARAIVA JFK, OLIVEIRA GMM, et al. Sociedade Brasileira de Cardiologia. I Diretriz Brasileira de Prevenção Cardiovascular. Arq Bras Cardiol. 2013: 101 (6Supl.2): 1-63.
26. WILSON, P.W.F. et al. Prediction of coronary heart disease using risk factor categories. Circulation, Dallas, 97, p.1837-47, 1998.
27. GRUNDY, S.M. et al. Assessment of cardiovascular risk by use of multiple-risk-factor assessment equations: a statement for healthcare professionals from the American Heart Association and the American College of Cardiology. Circulation, Dallas, 100:1481-92, 1999.
28.Costello S, Neophytou AM, Brown DM, Noth EM, Hammond SK, Cullen MR et al. Incident Ischemic Heart Disease After Long-Term Occupational Exposure to Fine Particulate Matter: Accounting for 2 Forms of Survivor Bias. Am J Epidemiol, v.183, n.9, p.861-868. DOI: https://doi.org/10.1093/aje/kwv218 2016.